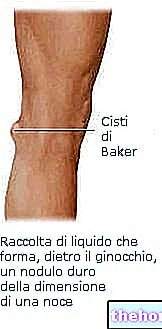
Om den gravida kvinnan har en negativ Rhesus-faktor (Rh-) och får ett första Rh-positivt barn (faktor som ärvts från fadern Rh +), upprättas en erytrocytalloimmuniseringsreaktion hos mödrarna. I praktiken producerar Rh-kvinnans immunsystem antikroppar mot erytrocytantigener hos fostret som det känner igen som främmande för sin organism och "sensibiliserar det". Vid en andra graviditet med ett Rh + -foster inträffar inkompatibiliteten mellan moder och foster på grund av passage av anti-Rh-antikroppar till blodet hos det ofödda barnet och kan vara orsaken till fetal-neonatal hemolytisk sjukdom (MEN, även känd som fetal erytroblastos).
Trots minskningen av förekomsten av denna komplikation är det av grundläggande betydelse att utföra typning av ABO- och Rh-blodgruppen, även utvidgad till partnern, och screening med Coombs-testet för detektion av anti-Rh-antikroppar mot kvinnor som är i den andra graviditeten eller har genomgått felaktiga transfusioner med Rh + blod (nu mycket sällsynt). Efter förlossningen är noggrann övervakning av den nyfödda nödvändig för att motverka eventuella problem som orsakas av allvarliga hemolysreaktioner.
från en Rh-positiv man och får ett Rh-positivt barn. I praktiken känner vissa celler i moderns immunsystem antigenerna som finns på fostrets röda blodkroppar som främmande och börjar producera antikroppar mot dem, vilket utlöser en reaktion för att eliminera dem.
Svårighetsgraden av inkompatibilitet mellan mödrar och foster är varierande, eftersom den beror på typen av antikroppar och korrelerar med koncentrationen av moderna antikroppar som kan passera moderkakan.Den allvarligaste förekomsten är en form av hemolytisk anemi, kallad MEN, vilket riskerar orsaka allvarliga konsekvenser för det ofödda barnet (inklusive gulsot, hepatosplenomegali, hjärnskada).