Ofta en följd av vissa typer av mediciner, kan Stevens-Johnsons syndrom ibland orsakas av infektioner eller andra faktorer.
Hudskalning är ett av de karakteristiska symptomen på det aktuella syndromet; Patienter som genomgår dess utveckling är vanligtvis inlagda på sjukhus och genomgår nödvändig stödjande vård och behandling. Om syndromet orsakas av droger ska deras intag stoppas omedelbart.
Om diagnosen omedelbart diagnostiseras är prognosen i allmänhet bra.
och slemhinnor (nekrolys) vars konsekvenser kan vara extremt allvarliga.
Den årliga förekomsten av Stevens-Johnsons syndrom är cirka 1-5 / 1.000.000, därför är det lyckligtvis en mycket sällsynt reaktion.
Flera källor anser att Stevens-Johnsons syndrom är en begränsad variant av toxisk epidermal nekrolys (eller Lyells syndrom, en särskild typ av polymorf erytem), kännetecknad av en liknande men mer omfattande och svår symptomatologi än Stevens-Johnsons syndrom.
Stevens-Johnsons syndrom och toxisk epidermal nekrolys: vad är skillnaderna?
Symptombilderna på Stevens-Johnsons syndrom och toxisk epidermal nekrolys liknar varandra mycket. Båda kännetecknas av förstörelse och efterföljande desquamation av huden som dock i artikelns syndromobjekt påverkar begränsade kroppsområden (mindre än 10% av hela kroppsytan); medan den vid toxisk epidermal nekrolys påverkar större hudområden (över 30% av kroppsytan).
Inblandning av 15% till 30% av hudytan betraktas å andra sidan som en överlappning mellan Stevens-Johnsons syndrom och toxisk epidermal nekrolys.
(såsom t ex co-trimoxazol och sulfasalazin);Andra orsaker
Andra möjliga orsaker som är ansvariga för uppkomsten av Stevens-Johnsons syndrom är:
- Infektioner av viral eller bakteriell karaktär (särskilt ihållande av Mykoplasma pneumoniae);
- Administrering av vissa typer av vacciner;
- Graft-Versus-Host Disease (eller GVHD).
Vilka människor riskerar att utveckla Stevens-Johnsons syndrom?
Risken att utveckla Stevens-Johnsons syndrom är större:
- Hos HIV -positiva och AIDS -patienter;
- Hos patienter med nedsatt immunförsvar (till exempel på grund av läkemedel);
- Hos patienter med infektioner orsakade av Pneumocystis jirovecii;
- Hos patienter med systemisk lupus erythematosus;
- Hos patienter som lider av kroniska reumatiska sjukdomar;
- Hos patienter med en tidigare historia av Stevens-Johnsons syndrom.
Slutligen har hypotesen om förekomsten av en viss genetisk predisposition för utvecklingen av Stevens-Johnsons syndrom också kommit fram.
;
I detta skede kan många patienter också uppleva en oförklarlig brännande känsla och / eller smärta i huden.
Om Stevens-Johnsons syndrom orsakas av medicinering uppträder ovanstående prodromala symtom inom 1-3 veckor efter behandlingens start. Hud- och slemhinnesymtom nedan beskrivs dock efter 4-6 veckor från början av samma.
Symtom som påverkar hud och slemhinnor
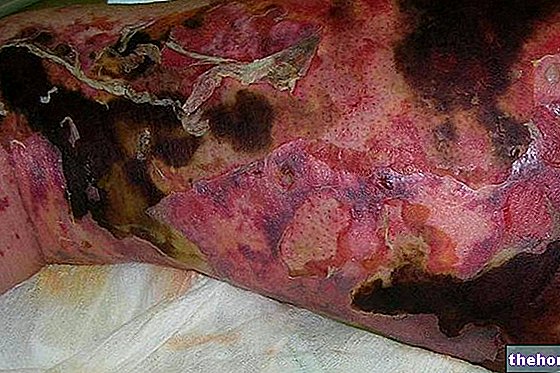
Efter början av de ovannämnda prodromala symtomen uppstår symtom som påverkar hud och slemhinnor. De börjar med ett "platt och rött utslag som vanligtvis börjar på ansikte, hals och bål och sedan sprider sig till resten av kroppen. I det specifika fallet med Stevens-Johnsons syndrom påverkar detta utslag mindre än 10% av ytan. kroppslig.
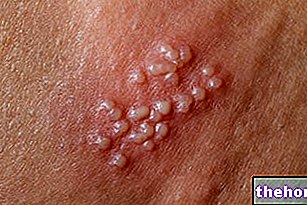
Utslagets utseende följs av bildning av blåsor som tenderar att exfoliera inom 1-3 dagar. Blåsor kan också förekomma i könsorganen, händerna, fötterna; de förekommer på slemhinnorna (till exempel i munnen, halsen, etc.) och kan till och med involvera det inre epitelet, såsom luftvägarna, urinvägarna, etc. Ögonen påverkas också generellt av bildandet av blåsor och skorpor: de är svullna, röda och smärtsamma.
Förutom markerad hudskalning kan nagel- och håravfall också påträffas.
Det är uppenbart att i ett sådant tillstånd upplever patienten betydande smärta som är förknippad med en "lika märkbar svullnad. Vidare kan patienten utveckla andningssvårigheter, svårigheter att urinera, svårigheter att hålla dina beroende på de områden där blåsor bildas och där avskalning uppstår. ögonen öppnas, svårigheter att svälja, tala, äta och till och med dricka.
Komplikationer av Stevens-Johnsons syndrom
Komplikationer av Stevens-Johnsons syndrom uppstår främst på grund av nekros och efterföljande skalning av hud och slemhinnor. Saknar barriärfunktionen som vanligtvis utövas av huden, kan man faktiskt stöta på:
- Massiv förlust av elektrolyter och vätskor;
- Kontraktion av olika typer av infektioner (bakteriell, viral, svamp, etc.) vilket också kan leda till sepsis.
En annan allvarlig komplikation består i att "insufficiens börjar" som påverkar olika organ (multiorganinsufficiens).
hud som resulterar i histologisk undersökning, även om detta inte är en ofta utförd procedur.
Tyvärr är tidig diagnos, när syndromet fortfarande är i sin linda och manifesterar sig med prodromala symptom, inte alltid möjligt. Eftersom dessa symtom är ganska ospecifika kan en "felaktig utvärdering" påträffas, med efterföljande fördröjning i att identifiera den verkliga orsaken till patientens sjukdom.
Vilka sjukdomar ska inte Stevens-Johnsons syndrom förväxlas med?
De manifestationer och symtom som induceras av Stevens-Johnsons syndrom kan likna dem som induceras av andra sjukdomar som involverar hud och slemhinnor, men som det inte bör förväxlas med. Mer detaljerat måste differentialdiagnosen placeras i förhållande till:
- Dells "polymorfa erytem mindre och större;
- Av toxisk epidermal nekrolys eller Lyells syndrom, om du föredrar det;
- Giftigt chocksyndrom;
- Av exfoliativ dermatit;
- Pemphigus.
Om syndromet orsakas av att ta droger ska behandlingen med läkemedlen avbrytas omedelbart.
Tyvärr, även om det finns några läkemedel som kan administreras för att försöka stoppa syndromets utveckling, finns det inget riktigt botemedel mot Stevens-Johnsons syndrom. Under alla omständigheter måste patienter som är inlagda på grund av syndromet i fråga få adekvata stödjande behandlingar.
Stödjande terapi
Stödjande vård är avgörande för att säkerställa patientens överlevnad. Det kan variera beroende på villkoren för det senare.
- Förlorade vätskor och elektrolyter måste administreras parenteralt. Detsamma gäller näring om patienten inte kan försörja sig självständigt på grund av de skador som rapporteras på hud och slemhinnor i mun, hals, etc.
- Patienter med ögoninvolvering kommer att behöva genomgå specialistbesök och genomgå riktade behandlingar för att förhindra, eller åtminstone begränsa, den skada som syndromet orsakar.
- Hudskador som är typiska för Stevens-Johnsons syndrom måste behandlas dagligen och behandlas på samma sätt som brännskador.
- I närvaro av sekundära infektioner är det nödvändigt att fortsätta med behandlingen av den senare och upprätta lämpliga terapier mot den utlösande patogenen (med exempelvis antibiotika - förutsatt att de inte är kända för att inducera det aktuella syndromet - svampdödande läkemedel, etc.).
Läkemedel för att minska varaktigheten av Stevens-Johnsons syndrom
I ett försök att stoppa Stevens-Johnsons syndrom eller i alla fall minska dess varaktighet är det möjligt att tillgripa användning av droger, såsom:
- Ciklosporin, ges för att hämma verkan av T -celler.
- Kortikosteroider för systemisk användning, för att dämpa immunsystemets verkan, men samtidigt användbart för att motverka smärta.
- IV -immunglobuliner (IgEV) vid höga doser; administreras tidigt. De bör stoppa aktiviteten hos antikropparna och blockera verkan av FAS -receptorliganden.
Användningen av dessa läkemedel är emellertid föremål för olika åsikter bland läkare.
Användningen av kortikosteroider är i själva verket korrelerad med en ökad dödlighet och kan gynna infektionsstart eller dölja en möjlig sepsis; även om sådana läkemedel har visat viss effekt för att förbättra ögonskador.
Även om administrering av IgEV möjliggör goda initiala resultat, är kliniska prövningar och retrospektiva analyser på samma sätt motstridiga. Faktum är att från dessa experiment och analyser framkom att IgEV inte bara kan vara ineffektivt utan också potentiellt kopplat till en ökning av dödligheten.
Andra behandlingar
I vissa fall kan plasmaferes också utföras för att avlägsna rester av reaktiva metaboliter av läkemedel och antikroppar som kan vara den utlösande orsaken till Stevens-Johnsons syndrom.
Under alla omständigheter kommer den lämpligaste behandlingen för varje patient att fastställas av läkaren baserat på dess tillstånd och på grundval av det stadium då Stevens-Johnsons syndrom befinner sig när den diagnostiseras.