«Definition, orsaker, symptom och riskfaktorer
Diagnos
Att diagnostisera en TIA i full gång är svårt och osannolikt. Faktum är att varaktigheten av en övergående ischemisk attack är så kort att när du når läkaren eller sjukhuset för kontroller har sjukdomen redan försvunnit spontant. Även om det kan tyckas som en gräns för diagnosen, är denna egenskap hos händelsen, det vill säga dess tillfällighet, redan rik på information, eftersom den är typisk för TIA.
Med kliniska och instrumentella undersökningar är det dessutom möjligt att definitivt klargöra situationen och förstå:
- Vilket område av hjärnan påverkades
- Orsakerna
.jpg)
Figur: Skillnad mellan TIA och Stroke. Från sajten: sanremonews.it
Att se till att det verkligen var en TIA är avgörande för att ställa in den lämpligaste behandlingen och vidta rätt motåtgärder.
HISTORIA OCH MÅL UTFÖRANDE
Läkaren ifrågasätter patienten och de personer som var med honom (i allmänhet familjemedlemmar) om symptomens egenskaper: på vilka delar av kroppen stickningen kändes, om språkkunskaperna försvann, om samordningen saknade motor etc.
Dessutom är det mycket viktigt för läkaren att förstå om individen har en familjehistoria av stroke, TIA eller hjärtinfarkt, om han har kronisk hypertoni, högt kolesterol, arytmier etc.
BLODPROV
Mycket snabba blodprov kan göras för att utvärdera:
- Blodproppsförmågan. Tendensen att lättare bilda blodproppar kan predisponera för bildning av tromb eller emboli i blodkärlen.
- Blodtryck. Högt blodtryck (hypertoni) är en viktig orsak till TIA och stroke.
- Blodkolesterolnivåer. Höga nivåer är ofta förknippade med TIA, stroke och hjärtproblem.
- Nivåerna av glukos i blodet (blodsocker). Diabetes, en stor riskfaktor för TIA och stroke, resulterar i höga blodsockervärden.
- Homocysteinhalterna. Höga nivåer är vanligtvis kopplade till TIA, stroke och kardiovaskulära störningar i allmänhet.
INSTRUMENTALA UTGIFTER
De instrumentella undersökningarna, som kan ge läkaren viktig information för att klargöra orsakerna och metoderna för TIA, är många. Nedan visas de instrumentaltester (och deras egenskaper) som är mest användbara vid TIA och stroke.
Instrumental undersökning
Direkt CT (datoriserad axiell tomografi) och CT -angiografi
Det visar hjärnan i detalj och låter dig förstå vilket område som påverkas. Det känner också igen om det finns andra hjärnstörningar, till exempel en tumör.
Om du använder en kontrastvätska (angio-CT) kan du observera blodflödet i arteriella och venösa kärl i nacken och hjärnan. Det är ett invasivt test, eftersom det använder skadlig joniserande strålning, om än i en minimal dos.
Kärnmagnetisk resonans (MRI) och MRI -angiografi
Den ger en detaljerad bild av hjärnan och visar om hjärnvävnad har skadats efter TIA. Blodflödet i arteriella och venösa kärl kan visualiseras med hjälp av en kontrastvätska (MRA).
Carotis ultraljud
Det ger exakta bilder av halspulsåderna och deras inre hålrum. Om det finns några aterosklerotiska plack upptäcks de.
Cerebral angiografi
Tack vare en kontrastvätska, injicerad genom en kateter, är det möjligt att se (på röntgenstrålar) hur "är blodcirkulationen" inuti de stora kärlen (halspulsåder och ryggradsartärer), som når hjärnan.
Ekkokardiogram (transesofageal transtorakalt ekokardiogram)
Om TIA beror på emboli, tillåter dessa två tester oss att identifiera varifrån hjärtat embolierna kommer: Det transesofageala ekokardiogrammet använder en ultraljudssond, som sätts in genom matstrupen och visar hjärtat och eventuella blodproppar.
Terapi
När diagnosen övergående ischemisk attack har fastställts och all nödvändig information har samlats in fortsätter behandlingen. Målet med TIA -terapi är att korrigera trombotiska eller emboliska störningar som påverkar artärkärl, för att förhindra framtida liknande (en annan TIA) eller allvarligare (stroke) episoder.
Terapeutisk behandling måste också baseras på orsakerna som utlöste störningen: varje patient måste därför behandlas som ett fall i sig.
FARMAKOLOGISK BEHANDLING
En patient med TIA är benägen för trombos eller emboli. För att göra blodet mer flytande och lösa upp eventuella blodproppar, som kan täppa till artärerna, ges följande läkemedel:
- Antikoagulantia. De klassiska är heparin och warfarin (eller coumadin). Deras verkningsmekanism tar tid, men de är viktiga för att späda ut blodet och bromsa koagulationsprocessen. Om patienten har förmaksflimmer används dabigatran.
- Trombocythämmande medel. Det mest använda trombocythämmande läkemedlet är aspirin; alternativt används dipyridamol och klopidogrel. Dessa läkemedel minskar blodplättarnas förmåga att binda ihop när de ingriper för att täta en skada.
För ytterligare information: Läkemedel för behandling av "övergående ischemisk attack"
KIRURGISK BEHANDLING
Halspulsåderna, som vi har sett, analyseras djupt, eftersom de kan tilltäppas av en tromb eller av en aterosklerotisk plack. Om denna ocklusion är allvarlig och utsätter patienten för en strokeepisod, är det nödvändigt att fortsätta för att rensa passagen och därmed tillåta normalt blodflöde.
Det finns två möjliga ingrepp:
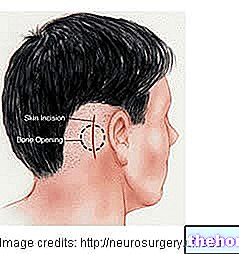
- Carotis endarterektomi
Kirurgen, genom ett snitt vid halsens nivå, ingriper på halspulsådern och ersätter den del som är blockerad av aterosklerotisk plack med små bitar av konstgjord vävnad. I slutet av ingreppet stänger han snittet. - Angioplastik och stent
Kirurgen sätter in en stent, som är ett expanderbart metallrör, på halspulsåderns nivå. Leds vid den punkt där det finns ocklusion, blåses röret upp för att åter öppna kärlet som blockeras av aterosklerotisk plack.
Prognos och förebyggande
Att prata om prognosen för en övergående ischemisk attack är inte lätt, eftersom varje patient med TIA är ett fall i sig.
_2.jpg)
Figur: Den kirurgiska tekniken för angioplastik och stent.
Till exempel kommer en klok patient, som känner igen symtomen och går till sin läkare för ytterligare tester och behandling, att löpa mindre risk att utveckla liknande eller allvarligare sjukdomar, till exempel stroke. Omvänt, en patient som efter att symtomen har gått. av TIA, inte genomgår nödvändiga undersökningar och behandling, löper stor risk för återfall och stroke.
Dessa två situationer är generellt giltiga, men det får inte glömmas bort att en TIA, även om den behandlas på ett adekvat sätt, fortfarande kräver kontinuerlig övervakning. Faktum är att det kan finnas en familjens anlag för ursprunget till den övergående ischemiska attacken och detta, som vi har sett, är en obehandlad riskfaktor.
FÖREBYGGANDE
Förebyggande är viktigt vid alla sjukdomar och TIA är inget undantag.
Precis som med stroke utvecklas förebyggande åtgärder på tre nivåer: primär, sekundär och tertiär.
Primärt förebyggande består i att kontrollera alla de behandlingsbara riskfaktorerna. Därför är det bra att anta en hälsosam livsstil, fri från överskott i kosten, inte röka, träna fysisk aktivitet etc.
Sekundärprevention baseras på tidig diagnos av predisponerande omständigheter och deras eventuella bot / korrigering (farmakologisk, kirurgisk och beteendemässig). Därför är det lämpligt att utföra regelbundna kontroller, speciellt om du är disponerad, på grund av ålder eller familjehistoria, för TIA eller stroke.
Slutligen, tertiär förebyggande. Det praktiseras i bekräftade fall av TIA, som löper stor risk för stroke. För dessa patienter som redan drabbats av en övergående ischemisk attack kan kirurgi, läkemedelsbehandling och noggrann vård av deras beteendevanor vara nödvändiga.
Förebyggande åtgärder mot övergående ischemisk attack (TIA), stroke och hjärtinfarkt:
- Kontrollera trycket regelbundet och håll det på tillräckliga nivåer
- Håll blodkolesterolnivåerna låga
- Röker inte
- Kontrollera ditt blodsocker regelbundet och håll det på tillräckliga nivåer
- Gå ner i vikt om du är överviktig
- Kost rik på frukt och grönsaker
- Träna regelbundet
- Drick inte alkohol (om du är disponerad) och överskrid inte i allmänhet i mängder
- Använd inte droger som kokain etc.




.jpg)














-cos-cause-sintomi-e-terapia.jpg)
