Allmänhet
Typ 1 -diabetes är en metabolisk störning som orsakas av brist (eller allvarlig brist) på insulin, ett hormon som produceras av bukspottkörteln.
De klassiska symtomen gäller främst ökad urinering, törst och aptit och viktminskning.

De bakomliggande orsakerna till denna autoimmuna reaktion är dåligt förstådda; man antar att de kan vara av en genetisk typ eller av endogen eller exogen stress.
Huvudtestet som gör det möjligt att diagnostisera typ 1 -diabetes mellitus och skilja den från typ 2 -diabetes är baserad på sökningen efter autoantikropparna som är involverade i den autoimmuna reaktionen.
För att leva kräver typ 1 -diabetiker administrering av exogent insulin, det vill säga en syntetisk form av hormonet, liknande det naturliga. Denna terapi måste följas på obestämd tid och äventyrar i allmänhet inte normala dagliga aktiviteter. Alla typ 1-diabetiker är utbildade och utbildade i självhantering av insulinläkemedelsbehandling.
Typ 1 -diabetes mellitus som inte behandlas orsakar olika allvarliga komplikationer, både akuta och kroniska. Andra komplikationer av typ 1 -diabetes är av säkerhetsskäl och är huvudsakligen baserade på hypoglykemi orsakad av administrering av en överdriven dos insulin.
Typ 1-diabetes står för 5-10% av de övergripande diabetesfallen världen över.
Bukspottkörtel och diabetes mellitus typ 1
Kort Anatomo-funktionell återkallelse
Bukspottkörteln är ett körtelorgan som ingriper genom att stödja matsmältningssystemet och det endokrina systemet hos ryggradsdjur.
Hos människor finns det i bukhålan, bakom magen.
Det är en endokrin körtel som producerar flera viktiga hormoner, inklusive insulin, glukagon, somatostatin och bukspottkörteln polypeptid.
Det spelar också en exokrin roll, eftersom det utsöndrar en matsmältningssaft som innehåller specifika enzymer för matsmältningen av kolhydrater, proteiner och lipider i chymmen.
Vid typ 1 -diabetes är det endast insulins endokrina funktion som äventyras.
Patofysiologi
Typ 1 (även känd som T1D) är en form av diabetes mellitus som orsakas av den autoimmuna lesionen av betacellerna i bukspottkörteln. När de är skadade producerar dessa celler inte längre insulin, oavsett vilka riskfaktorer och orsakssammanhang som kan vara.
Tidigare kallades typ 1 diabetes mellitus också för insulinberoende eller ungdomsdiabetes, men idag anses dessa definitioner vara i grunden felaktiga eller ofullständiga.
De enskilda orsakerna till typ 1 -diabetes kan relatera till olika patofysiologiska processer som i sin tur förstör betacellerna i bukspottkörteln. Processen sker genom dessa steg:
- Rekrytering av autoreaktiva CD4 -hjälpar -T -celler och cytotoxiska CD8 -T -celler
- Rekrytering av autoantikroppar B
- Aktivering av det medfödda immunsystemet.

Orsaker
Orsakerna till typ 1 -diabetes är okända.
Flera förklarande teorier har kommit fram och orsakerna kan vara en eller flera av dem vi ska lista:
- Genetisk predisposition
- Förekomst av en diabetogen aktivator (immunfaktor)
- Exponering för ett antigen (t.ex. ett virus).
Genetik och arv
Typ 1 diabetes mellitus är en sjukdom som omfattar mer än 50 gener.
Beroende på locus eller kombinationen av loci kan sjukdomen vara: dominant, recessiv eller intermediär.
Den starkaste genen är IDDM1 och finns på kromosom 6, närmare bestämt i 6p21 -färgningsregionen (MHC klass II). Vissa varianter av denna gen ökar risken för minskad typ 1 histokompatibilitet. Dessa inkluderar: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 och DQB1 0201, som är vanligare i europeiska och nordamerikanska populationer. Anmärkningsvärt verkar vissa ha en skyddande roll.
Ett barns risk att utveckla typ 1 -diabetes är:
- 10% om pappan drabbas
- 10% om brodern drabbas
- 4% om mamman är drabbad och var 25 år eller yngre vid förlossningen
- 1% om mamman är drabbad och var över 25 år vid förlossningen.
Miljöfaktorer
Miljöfaktorer påverkar uttrycket av typ 1 -diabetes mellitus.
För monozygotiska tvillingar (som har samma genetiska arv), när den ena av de två drabbas av sjukdomen, har den andra bara 30-50% chans att manifestera den. Detta innebär att i 50-70% av fallen attackerar sjukdomen bara en av de två identiska tvillingarna. Det så kallade överensstämmelsesindexet är mindre än 50%, vilket tyder på ett MYCKET viktigt "miljöpåverkan.
Andra miljöfaktorer avser bostadsområdet. Vissa europeiska områden, där kaukasiska befolkningar bor, har en tio gånger högre risk för uppkomst än många andra. Vid en omplacering verkar faran öka eller minska baserat på destinationslandet.
Virusens roll
En teori om orsakerna till typ 1 -diabetes mellitus är baserad på störningar av ett virus, vilket skulle utlösa immunsystemet som av fortfarande mystiska skäl slutar attackera även betacellerna i bukspottkörteln.
Den virala familjen Coxsackie, som rubellaviruset tillhör, verkar vara inblandad i denna mekanism men bevisen är ännu inte tillräckliga för att bevisa det. Faktum är att denna känslighet inte påverkar hela befolkningen och endast vissa individer som drabbats av röda hund utvecklar typ 1 -diabetes mellitus.
Detta föreslog en viss genetisk sårbarhet och, inte överraskande, den ärftliga tendensen hos särskilda HLA -genotyper identifierades. Men deras korrelation och autoimmuna mekanism förblir missförstådd.
Kemikalier och läkemedel
Vissa kemikalier och vissa läkemedel förstör selektivt bukspottkörtelceller.
De pyrinuron, en gnagare som släpptes 1976, förstör selektivt betaceller i bukspottkörteln som orsakar diabetes mellitus typ 1. Denna produkt togs bort från de flesta marknader i slutet av 1970 -talet, men inte överallt.
där streptozotocin, ett antibiotikum och anticancermedel som används vid kemoterapi för bukspottskörtelcancer, dödar orgelns betaceller genom att beröva det den endokrina kapaciteten för insulin.
Symtom
Klassiska symptom på typ 1 diabetes mellitus inkluderar:
- Polyuri: överdriven urinering
- Polydipsi: ökad törst
- Xerostomia: muntorrhet
- Polyfagi: ökad aptit
- Kronisk trötthet
- Omotiverad viktminskning.
Akuta komplikationer
Många typ 1 -diabetiker diagnostiseras vid uppkomsten av vissa komplikationer typiska för sjukdomen, såsom:
- Diabetisk ketoacidos
- Icke-ketotisk hyperosmolär-hyperglykemisk koma.
Diabetisk ketoacidos: hur uppstår det?
Ketoacidos av typ 1 -diabetes uppstår på grund av ackumulering av ketonkroppar.
Detta är metaboliskt avfall som orsakas av konsumtion av fetter och aminosyror för energisyfte. Denna omständighet manifesteras av avsaknaden av insulin och det därav följande glukosunderskottet i vävnaderna.
Tecken och symtom på diabetisk ketoacidos inkluderar:
- Xeroderma: torr hud
- Hyperventilation och takypné: djup och snabb andning
- Dåsighet
- Buksmärtor
- Han retched.
Icke-ketotisk hyperosmolär-hyperglykemisk koma
Mycket ofta utlöst av en "infektion eller genom att ta droger i närvaro av typ 1 -diabetes mellitus, har den en dödlighet på upp till 50%.
Den patologiska mekanismen ger:
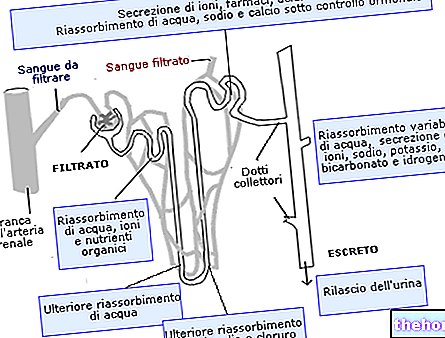
- Överdriven glykemisk koncentration
- Intens njurfiltrering för glukosutsöndring
- Brist på rehydrering.
Det uppträder ofta med fokala eller generaliserade anfall.
Kroniska komplikationer
De långsiktiga komplikationerna av typ 1-diabetes är främst relaterade till makro- och mikroangiopatier (komplikationer av blodkärlen).
Komplikationer av dåligt hanterad typ 1 -diabetes kan innefatta:
- Kärlsjukdomar i makrocirkulationen (makroangiopatier): stroke, hjärtinfarkt
- Kärlsjukdomar i mikrocirkulationen (mikroangiopatier): retinopatier, nefropatier och neuropatier
- Andra, relaterade eller inte relaterade till ovanstående: diabetisk njursvikt, känslighet för infektioner, diabetisk fotamputation, grå starr, urinvägsinfektioner, sexuell dysfunktion etc.
- Klinisk depression: i 12% av fallen.
Den patologiska grunden för makroangiopatier är åderförkalkning.
Men kardiovaskulär sjukdom och neuropati kan också ha en autoimmun grund. För denna typ av komplikationer har kvinnor en 40% högre dödsrisk än män.
Infektioner i urinvägarna
Personer med typ 1 -diabetes uppvisar en ökad frekvens av urinvägsinfektioner.
Orsaken är blåsdysfunktion relaterad till diabetisk nefropati. Detta kan orsaka en minskning av känsligheten, vilket i sin tur leder till en ökad urinretention (riskfaktor för infektioner).
Sexuell dysfunktion
Sexuell dysfunktion är ofta resultatet av fysiska faktorer (såsom nervskador och / eller dålig cirkulation) och psykologiska faktorer (såsom stress och / eller depression orsakade av sjukdomens krav).
- Män: de vanligaste sexuella problemen hos män är erektion och utlösningssvårigheter (retrograd komplikation).
- Kvinna: Statistiska studier har visat att det finns en signifikant korrelation mellan typ 1 -diabetes mellitus och sexuella problem hos kvinnor (även om mekanismen är oklar). De vanligaste dysfunktionerna inkluderar minskad känslighet, torrhet, svårighet / oförmåga att uppnå orgasm, smärta under sex och minskad libido.
Diagnos
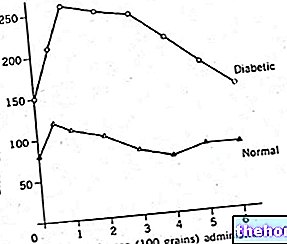
Typ 1 -diabetes mellitus kännetecknas av återkommande och ihållande hyperglykemi, som kan diagnostiseras med ett eller flera av följande krav:
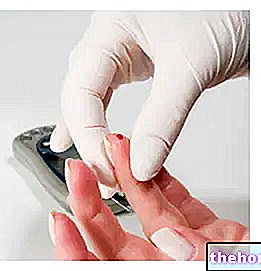
- Fast blodglukos lika med eller större än 126 mg / dL (7,0 mmol / L)
- Blodglukos lika med eller större än 200 mg / dl (11,1 mmol / L), 2 timmar efter oral administrering av en oral mängd motsvarande 75 g glukos (glukostoleransprov)
- Hyperglykemi Symptom och diagnosbekräftelse (200 mg / dL eller 11,1 mmol / L)
- Glykat hemoglobin (typ A1c) lika med eller större än 48 mmol / mol.
OBS. Dessa kriterier rekommenderas av Världshälsoorganisationen (WHO).
Debut
Ungefär ¼ av personer med typ 1 -diabetes börjar med diabetisk ketoacidos. Detta definieras som en "metabolisk acidos orsakad av" ökningen av ketonkroppar i blodet; denna ökning orsakas i sin tur av den exklusiva energianvändningen av fettsyror och aminosyror.
Mer sällan kan diabetes typ 1 börja med hypoglykemisk kollaps (eller koma). Detta beror på överdriven insulinproduktion de få ögonblicken före det sista avbrottet, vilket är en ganska farlig omständighet.
Differentialdiagnos
Diagnos av andra typer av diabetes sker under olika omständigheter.
Till exempel med vanlig screeneng, med slumpmässig upptäckt av hyperglykemi och genom igenkänning av sekundära symptom (trötthet och synstörningar).
Typ 2-diabetes identifieras ofta sent vid uppkomsten av långsiktiga komplikationer, såsom: stroke, hjärtinfarkt, neuroparer, fotsår eller svårigheter att läka sår, ögonproblem, svampinfektioner och förlossningar som lider av makrosomi eller hypoglykemi.
Ett positivt resultat, i avsaknad av entydig hyperglykemi, måste i alla fall bekräftas genom upprepning av ett positivt resultat.
Differentialdiagnosen mellan typ 1 och typ 2 diabetes mellitus, båda kännetecknade av hyperglykemi, berör främst orsaken till metabolisk försämring.
Medan det vid typ 1 finns en signifikant minskning av insulin på grund av förstörelsen av pankreasbetaceller, i typ 2 finns insulinresistens (frånvarande i typ 1).
En annan faktor som kännetecknar typ 1 -diabetes är förekomsten av antikroppar som syftar till att förstöra betaceller i bukspottkörteln.
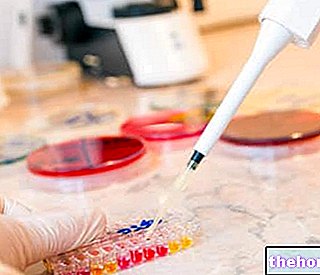
Autoantikroppsdetektering
Utseendet i blodet av autoantikroppar kopplade till typ 1 -diabetes mellitus har visat sig kunna förutsäga sjukdomsuppkomsten redan före hyperglykemi.
De viktigaste autoantikropparna är:
- Ö -cellantikroppar
- Insulin autoantikroppar
- Autoantikroppar som är inriktade på 65 kDa isoform av glutaminsyra -dekarboxylas (GAD),
- Tyrosin-fosfatas anti-IA-2 autoantikroppar
- Zinktransportör 8 autoantikroppar (ZnT8).
Per definition kan diagnosen typ 1 -diabetes INTE ställas före symtomen och kliniska tecken. Emellertid kan utseendet på autoantikroppar fortfarande avgränsa ett tillstånd av "latent autoimmun diabetes".
Inte alla försökspersoner som visar en eller några av dessa autoantikroppar utvecklar diabetes mellitus typ 1. Risken ökar när den ökar, till exempel med tre eller fyra olika typer av antikroppar nås en risknivå på 60-. 100%.
Tidsintervallet mellan uppkomsten av autoantikroppar i blodet och uppkomsten av kliniskt diagnostiserbar typ 1 -diabetes kan vara ett par månader (spädbarn och småbarn); å andra sidan kan det hos vissa individer ta flera år.
Endast analysen av auto-antikroppar mot öar kräver konventionell immunfluorescensdetektion, medan de andra mäts med specifika radiobindningstester.
Förebyggande och terapi
Typ 1 diabetes mellitus kan för närvarande inte förebyggas.
Vissa forskare hävdar att det kan undvikas om det behandlas ordentligt i sin latenta autoimmuna fas, innan immunsystemet aktiveras mot betaceller i bukspottkörteln.
Immunsuppressiva läkemedel
Det verkar som att cyklosporin A, ett immunsuppressivt medel, kan blockera förstörelsen av betaceller. Men dess njurtoxicitet och andra biverkningar gör det mycket olämpligt för långvarig användning.
Anti-CD3-antikroppar, inklusive teplizumab och den "otelixizumab, verkar bevara insulinproduktionen. Mekanismen för denna effekt kan förmodligen hänföras till bevarande av regulatoriska T -celler. Dessa mediatorer undertrycker aktiveringen av immunsystemet, upprätthåller homeostas och toleransen för självantigener. Varaktigheten av dessa effekter är fortfarande okänd
Anti-CD20-antikropparna i rituximab de hämmar B-celler, men de långsiktiga effekterna är okända.
Diet
Viss forskning har föreslagit att amning minskar risken för att utveckla typ 1 -diabetes mellitus.
Intag av D -vitamin 2000 IE under det första levnadsåret har visat sig vara förebyggande, men orsakssambandet mellan näringsämnet och sjukdomen är oklart.
Barn med antikroppar mot betacellsproteiner, när de behandlas med vitamin B3 (PP eller niacin), visar en drastisk minskning av förekomsten under de första sju åren av livet.
Stress och depression
Den psykologiska stressen som är kopplad till livsstilen för typ 1 -diabetes är av stor omfattning; inte överraskande inkluderar komplikationerna av denna patologi också depressiva symptom och större depression.
För att undvika detta finns det förebyggande åtgärder inklusive: träning, hobbyer och deltagande i välgörenhetsorganisationer.
Insulin
Till skillnad från typ 2 -diabetes är kost och träning inte botemedel.
Vid endokrin insufficiens tvingas typ 1 -diabetiker att injicera insulin subkutant eller genom pumpning.
Idag är insulin syntetiskt; tidigare har hormoner av animaliskt ursprung (nötkreatur, hästar, fisk, etc.) använts.
Det finns fyra huvudtyper av insulin:
- Snabbverkande: "effekten sätter in på 15" minuter, toppar mellan 30 och 90 ".
- Kortverkande: "effekten sätter in på 30" minuter och når en topp mellan 2 och 4 timmar.
- Mellanåtgärd: effekten inträffar på 1-2 timmar, med en topp mellan 4 och 10 timmar.
- Långverkande: administreras en gång om dagen, har en effekt som inträffar på 1-2 timmar, med en "långvarig åtgärd som varar i alla 24.
UPPMÄRKSAMHET! Ett överskott av insulin kan orsaka hypoglykemi (
Kosthantering och blodglukosdetektering är två mycket viktiga faktorer som hjälper till att undvika överskott och defekt av exogent insulin.
När det gäller kosten är en av hörnstenarna kolhydraträkningen; för det som gäller den glykemiska uppskattningen är det dock tillräckligt att använda en elektronisk enhet (glukometer).
Se även: Typ 1 diabetes mellitusdiet.
Målet med kost / hormonell hantering är att hålla glykemi runt 80-140 mg / dl på kort sikt och glykat hemoglobin under 7%, för att undvika långsiktiga komplikationer.
För ytterligare information: Läkemedel för behandling av typ 1 -diabetes "
Bukspottkörteln transplantation
Vid typ 1 -diabetes, särskilt i fall där insulinbehandling är svårare, är det också möjligt att utföra en transplantation av betaceller i bukspottkörteln.
Svårigheterna är relaterade till rekrytering av kompatibla givare och biverkningar vid användning av läkemedel mot avstötning.
Framgångsgraden under de första 3 åren (definierad som insulinoberoende) uppskattas till cirka 44%.
Epidemiologi
Typ 1-diabetes står för 5-10% av alla diabetesfall, eller 11-22 000 000 världen över.
År 2006 drabbade typ 1 diabetes mellitus 440 000 barn under 14 år och var den främsta orsaken till diabetes hos dem under 10 år.
Diagnos av diabetes typ 1 ökar med cirka 3% varje år.
Priserna varierar mycket från land till land:
- I Finland 57 fall per 100 000 per år
- I Nordeuropa och USA, 8-17 fall per 100 000 per år
- I Japan och Kina, 1-3 fall per 100 000 per år.
Asiatiska amerikaner, latinamerikaner och latinamerikaner i färg är mer benägna att få typ 1-diabetes än icke-spansktalande vita.
Forskning
Forskning av typ 1 -diabetes finansieras av regeringar, industri (t.ex. läkemedelsföretag) och välgörenhetsorganisationer.
För närvarande rör sig experimentet i två olika riktningar:
- Pluripotenta stamceller: Dessa är celler som kan användas för att generera ytterligare specifika betaceller. År 2014 gav ett experiment på möss ett positivt resultat, men innan dessa tekniker kan användas hos människor behövs mer forskning.
- Vaccin: Vacciner för att behandla eller förebygga typ 1 -diabetes är utformade för att inducera immuntolerans mot pankreas -beta -celler och insulin. Efter några misslyckade resultat finns det för närvarande inget fungerande vaccin. Nya protokoll har initierats sedan 2014.